帶狀皰疹是由水痘-帶狀皰疹病毒引起的一種臨床很常見的急性炎症性皮膚病,民間俗稱“纏腰龍”、“蛇盤瘡”等。專家表示,出現帶狀皰疹後神經痛6個月以後再進行鎮痛治療,多數效果不理想,因此建議一旦發生帶狀皰疹後神經痛應該儘早到疼痛科就診。

天津醫科大學總醫院疼痛科主任陳亞軍表示,帶狀皰疹初次感染是通過呼吸道粘膜進入人體,多數人為隱性感染,不出現水痘,成為病毒攜帶者。由於此種病毒具有嗜神經性,在穿過血液-神經屏障後,可沿著外周神經移動到脊髓後根的神經節中,並潛伏在該處。當人體免疫功能低下時,如感冒、發熱、過度勞累以及惡性腫瘤時,病毒又被激發,致使神經節發炎、壞死。同時,再次激活的病毒可以沿著周圍神經纖維移動到皮膚,發生皰疹。
帶狀皰疹典型的臨床表現就是疼痛和隨後出現的表皮成帶狀或者簇狀分佈的皰疹,所以患者通常選擇皮膚科就診。經過規範治療多數患者可以痊癒。但是會有少數病例經過治療後皰疹消退了,但是疼痛仍然存在甚至加重,給患者和醫生都造成了很大的困擾。
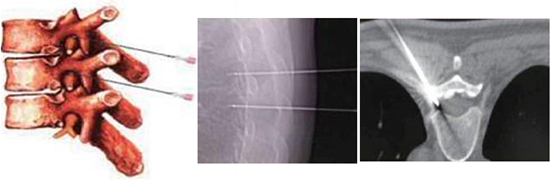
帶狀皰疹後神經痛(PHN)定義為帶狀皰疹(HZ)皮疹癒合後持續1個月及以上的疼痛,是帶狀皰疹最常見的並發癥。PHN是最常見的一種神經病理性疼痛,可表現為持續性疼痛,也可緩解一段時間後再次出現。據報導,帶狀皰疹發病率為人群的1.4‰-4.8‰,約有10%的患者會遺留有神經痛。且隨年齡增長帶狀皰疹轉變為帶狀皰疹後遺神經痛的幾率明顯增加。
PHN的發生機制目前不完全明瞭,神經可塑性是PHN産生的基礎,其機制可能涉及:外周敏化、中樞敏化、炎性反應、去傳入。PHN疼痛性質多樣,可為燒灼樣、電擊樣、刀割樣、針刺樣或撕裂樣。疼痛特徵為自發痛、痛覺超敏、感覺異常。30%~50%患者的疼痛持續超過1年,部分病程可達10年或更長。診斷主要依據帶狀皰疹病史和臨床表現,一般無需特殊的實驗室檢查或其他輔助檢查。需要鑒別診斷的疾病包括原發性(三叉神經痛、舌咽神經痛、頸神經痛)、肋間神經痛、脊柱源性胸痛、椎體壓縮後神經痛和椎體腫瘤轉移性疼痛等。
研究表明,出現帶狀皰疹後神經痛6個月以後再進行鎮痛治療,多數效果不理想。因此我們建議一旦發生帶狀皰疹後神經痛應該儘早到疼痛科就診。指南推薦治療PHN的一線藥物包括鈣離子通道調節劑(普瑞巴林和加巴噴丁)、三環類抗抑鬱藥(阿米替林)和利多卡因貼劑,二線藥物包括阿片類藥物和曲馬多。
另外,疼痛科還有多種可以選擇的微創治療技術:1、神經介入技術①神經阻滯:在相應神經根、幹、節及硬膜外注入局麻藥或以局麻藥為主的藥物以短暫阻斷神經傳導功能,既能達到治療作用,又對神經無損傷。②選擇性神經毀損:用化學方法或物理方法(射頻熱凝和冷凍等)阻斷腦、脊神經、交感神經及各類神經節等的神經傳導功能,神經毀損為不可逆的治療。③鞘內藥物輸注治療:通過埋藏在患者體內的藥物輸注泵,將泵內的藥物輸注到患者的蛛網膜下腔,直接作用於脊髓或中樞,達到控制疼痛的目的。2、神經調控技術①脈衝射頻治療:脈衝射頻通過影響感覺神經能量代謝以及離子通道的功能,持續、可逆地抑制C纖維興奮性傳入,從而抑制的受累神經的痛覺傳導。脈衝射頻對神經纖維結構無破壞作用,更適合用於帶狀皰疹後遺神經痛的治療。②神經電刺激:目前臨床上使用的神經電刺激方法包括脊髓電刺激 (SCS),外周神經刺激 (PNS)和經皮神經電刺激 (TENS)等。
專家簡介:

陳亞軍,副主任醫師,1998年畢業于天津醫科大學臨床醫學7年制,1998年至2006年在總醫院麻醉科工作,2007年開始專職從事慢性疼痛診療工作,現為總醫院疼痛診療中心病房負責人。中華醫學會疼痛學分會青年委員;中華醫學會麻醉學分會疼痛學組委員;天津市疼痛醫師協會副主任委員;天津市疼痛學會副主任委員;中國康複學會疼痛康復專業委員會委員;中國抗癌協會天津市麻醉與鎮痛專業委員會委員,天津市麻醉質控中心委員,天津市腫瘤質控中心委員。
研究方向為急性阿片藥物耐受與神經病理性疼痛的基礎與臨床,參與多項國家自然科學基金課題研究,參與制定多項國家級和天津市級疼痛相關診療規範的制定。臨床擅長各種骨關節疼痛---椎間盤突出症、退行性膝關節炎的神經阻滯治療;頑固神經痛——三叉神經痛、帶狀皰疹後遺神經痛的微創介入治療。在天津市率先開展CT引導下頑固三叉神經痛的射頻治療。










