

此次接受手術的是家住江陽區的唐女士,64歲。
唐女士既往患有慢性乙型肝炎後肝硬化(失代償期)、食管胃底靜脈曲張、消化道出血病史數年,曾經因反覆消化道出血多次住院治療。此次再次因“嘔血、黑便3小時”入院于消化內科,診斷為上消化道出血、B型肝炎後肝硬化伴食管胃底靜脈曲張破裂出血、失血性貧血、高血壓等。
唐女士入院前嘔血量約200ml,入院後予持續心電、血氧飽和度監測;禁飲禁食,止血治療後稍好轉。唐女士隨時有可能因門靜脈高壓、薄弱暴露的食管胃底靜脈再次破裂,發生無法控制的大出血而失去生命。
為最大限度挽救其生命,介入導管室主任羅鳳蓮、肝膽胰脾血管外科副主任吳濤、消化內科副主任楊洪波以及手麻科負責人姜鮮舉行MDT(多學科會診)討論,決定為唐女士行氣管插管全麻下經頸靜脈肝內門腔靜脈分流術(TIPS),患者轉入肝膽胰脾血管外科行TIPS治療。
10月18日,醫生團隊按照預定方案為患者實施手術。
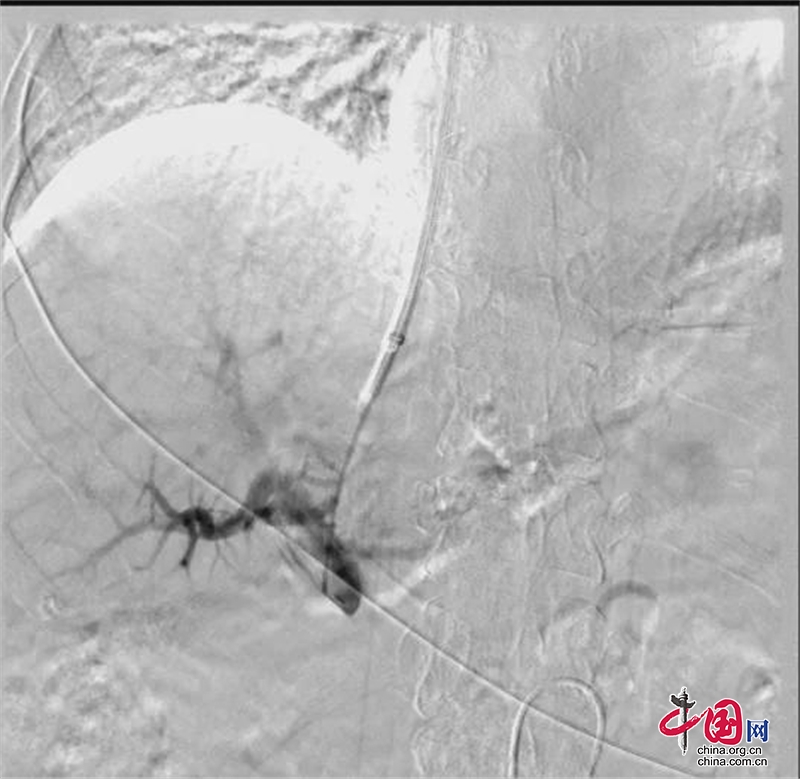
手術中,因患者有B型肝炎後肝硬化,肝臟質地非常堅硬,穿刺針穿刺困難,且門靜脈右支穿刺位置不夠,改道後經肝右靜脈側壁穿刺門靜脈左支成功,順利進入門靜脈主幹。利用導管導絲技術進入胃冠狀靜脈及胃左靜脈等曲張靜脈對其進行栓塞治療。栓塞後造影見胃底曲張靜脈完全栓塞,對門腔靜脈穿刺通道進行球囊擴張並精準釋放支架,導管在門靜脈內造影提示支架內血流通暢。
雖術中困難重重,憑藉瀘州市人民醫院介入團隊及麻醉團隊多年臨床經驗和精湛的技術及密切配合,經過3個多小時的努力,手術最終取得了成功。患者門靜脈壓力降低,並同時保證了向肝血流,保證了肝臟的血液供應。此次TIPS介入手術難度非常高,門靜脈右支穿刺位置不夠,僅有左支可供穿刺。
在以往沒有這項技術的時候,患者可能會因無法控制的大出血短時間內死亡,輸血都來不及。但開展該介入手術後,此類大出血患者就有了生的希望,不用在等待肝移植的過程中喪失生命,同時也可以延長存活期。
副主任吳濤介紹,門脈高壓會誘發上消化道出血、頑固性腹水和脾亢等並發癥,治療的根本是降低門靜脈壓力。(瀘州市人民醫院 供稿)