9月20日,雲南召開全省縣域內城鄉居民醫保資金打包付費改革暨醫共體建設現場推進會,作為全國30個縣級公立醫院綜合改革示範縣之一,臨滄市雲縣的醫保資金打包付費改革和醫共體建設工作得到了會議的充分肯定,並在會上作了經驗交流。
2014年以來,雲縣以醫共體建設為載體、以醫保資金打包付費改革為杠桿、以“網際網路+醫療健康”智慧服務為支撐,著力破解縣域內各醫療機構“各自為陣”局面,努力讓“資訊跑路”代替“患者跑腿”,促使醫院從“治病掙錢”向“防病省錢”轉變,構築了患者、醫生、醫院及政府各方利益趨同的縣域大健康服務體系。
雲縣人民醫院婦産科專家下鄉手術
從“各自為政”到“一家人”
9月14日,在距雲縣縣城27公里的茂蘭鎮中心衛生院,10歲的張學萍因急性化膿性闌尾炎急需手術,經衛生院醫生聯繫縣人民醫院,35分鐘後,縣人民醫院派出的醫生和麻醉師便趕到衛生院,及時為張學萍做了手術。
就在同一天,在距雲縣縣城76公里的大朝山西鎮衛生院,62歲的劉順富被查出患有膽結石、腎結石,需轉院至縣人民醫院接受治療。隨後,在鎮衛生院安排的救護車輛護送下,拿著雙向轉診單,劉順富無需掛號,直接住進了縣人民醫院。
專家下沉、雙向轉診,這是雲縣推行醫共體改革的生動實踐。
2014以來,根據上級工作部署,雲縣人民醫院牽頭全縣各醫療機構組建了雲縣醫共體,通過協商明確了醫共體成員職責及利益分配機制,推動醫共體內部實現公衛、醫療、資訊、大型醫療設備等資源共用,推行檢查結果互認,暢通縣、鄉、村三級醫療機構雙向轉診機制,將醫共體成員間的無序競爭變為有序協同,形成權責共擔、利益共用的“一家人”,促進縣域醫療資源的有效整合。
“我就在你們衛生院住院,你們幫我預約縣裏的醫生下來做手術。”9月17日,因疝氣到茂蘭鎮中心衛生院就診的茂蘭鎮安樂村退休教師李文榮,一聽説要手術治療,沒有考慮到縣裏就診,毫不猶豫地住進了衛生院。
“之前因為衛生院就醫環境和診療水準不高,自己出去外面都不敢主動介紹自己是衛生院院長,怕老百姓罵。”李文榮對衛生院的這份信任,讓長期在基層工作的茂蘭鎮中心衛生院院長周志梅十分感動,她介紹稱,雲縣人民醫院面向全縣12個鄉鎮衛生院,組建了兒科、婦科、普外科等10個醫療專家組,根據各衛生院需求開展下鄉診療服務,帶動提升了基層衛生醫療機構的診療服務水準。
“醫共體讓‘小病首診在基層、大病在縣內、康復治療回基層’的分級診療成為現實,有效降低了群眾的就醫成本。”從李文榮身上,周志梅切身感受到了醫共體帶來的就醫格局變化。
“推行醫共體,做強縣人民醫院,會不會擔心中醫院被邊緣化?”
“不會!我這裡有一組數據可以説明情況。”9月18日,坐在雲縣中醫院二樓的中藥保健産品陳列室內,談起中醫院在醫共體改革中的發展情況,雲縣中醫院副院長王順梅一臉欣喜,迫不及待地“曬”起了中醫院的成績單。
王順梅介紹,推行醫共體改革後,通過資源整合和錯位發展,縣人民醫院的中醫科室全部劃入到中醫院,中醫院的臨床一級科室從一開始的9個發展到現在的17個,成立了全國基層名老中醫楊炳洪傳承工作室和雲南基層名老中醫王正春傳承工作室,研發了藥枕、藥茶、敷膚油等54種中藥保健産品,中醫診療服務收入從2013年的283萬元增加到2018年的1407萬元。
“之前雲縣中醫院名不副實,一直靠西醫診療維繫發展,現在中醫院的所有診療活動都融入了中醫治療,醫院的中醫特色更為凸顯。”王順梅説。
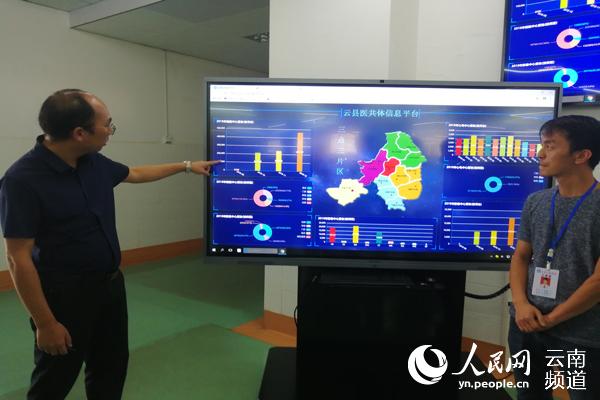
雲縣人民醫院院長羅開富介紹雲縣醫共體資訊平臺情況
從“患者跑腿”到“資訊跑路”
“看病真方便!”如今,已康復出院的梅如珍老人,逢人便會提起她剛剛經歷的一場就診體驗。
8月的一天,74歲的梅如珍因胸痛加腹痛到安樂村衛生室就診,村醫李昌美通過視頻系統連線上了縣人民醫院胸外科醫生劉雲江,經視頻問診並指導鎮衛生院安排檢查,診斷梅如珍患有胸膜炎和膽囊炎。在鎮衛生院住院治療7天后,梅如珍痊癒出院。
梅如珍在茂蘭鎮安樂村荒田組住了一輩子,通過視頻問診,足不出村,就能找縣醫院專家看病,徹底刷新了她的認知。
梅如珍老人享受到的視頻診療系統,是雲縣推行“網際網路+醫療健康”資訊服務的一個縮影。
在牽頭成立醫共體的基礎上,雲縣人民醫院牽頭建設了醫共體資訊融合平臺。
9月18日,在雲縣人民醫院,該院院長羅開富向媒體演示了資訊平臺的基本功能,從中可以看到,全縣12個鄉(鎮)衛生院、194個村衛生室開通使用了統一的電子病歷、電子醫囑,並可在資訊平臺使用線上預約掛號、手機端移動醫生站、遠端會診、遠端教育培訓等功能,縣、鄉、村三級醫療機構的所有醫療資訊均實現了互聯互通和有效共用。
資訊平臺在為群眾提供優質便捷的診療服務的同時,也從另一個側面提升了醫療機構醫生的業務水準。
在安樂村衛生室,對27歲的村醫李昌美來説,通過連線視頻問診,參與縣人民醫院專家的問診過程,幫助她積累了豐富的臨床經驗。
在縣人民醫院消化科二病區,忙碌了一天的住院醫師楊洋還在忙著解答住院病人家屬的諮詢。他表示,通過資訊平臺,可以查詢到每一位醫生開出的藥品、寫就的醫囑、開具的處方等,倒逼醫生不斷加強業務學習,努力為病人提供更好的診療服務。
“通過運營數據統計,可以分析出各基層醫療機構的診療優勢和不足,方便縣人民醫院開展精準化的醫療幫扶。”羅開富表示,時機成熟後,資訊平臺的相關資訊將有針對性地對患者開放。
雲縣人民醫院醫生在為患者進行CT檢查
從“治病掙錢”到“防病省錢”
醫共體改革,在讓群眾得實惠、助推縣內各級醫療機構發展壯大的同時,“小病大治、過度檢查、過度醫療等導致的醫保超支問題卻日益凸顯。
“2016年—2018年,雲縣醫保資金連年超支,三年時間花光了之前結余的7000萬元醫保資金。”2018年,面對醫保資金連年超支的困局,分管醫療衛生的雲縣副縣長王應森憂心忡忡。她知道,醫保超支問題解決不了,前期醫共體改革的成果也將前功盡棄。
為有效解決財政無力兜底的現實困境,在充分調查論證的基礎上,在省市醫療保障部門的指導下,2019年1月,雲縣充分利用醫共體的改革成果,啟動了“總額打包、結余留用、超支自擔”的醫保資金打包付費改革。
通過預留當年可使用醫保基金指標的1%,設立獎勵基金,對醫保工作考核優秀的前四名醫療機構給予獎勵。同時,根據參保人口數及可用基金總額,在合理下達給縣內各級醫療機構醫保額度後,將剩餘的城鄉居民醫保基金整體打包給縣人民醫院牽頭的醫共體管理使用。各醫療機構超過自身分配額度的醫保費用,由各醫療機構自行承擔。
“總額恒定,超支自擔,會否影響到醫院的利益?”面對提問,羅開富直搖頭。他介紹稱:“醫保控費讓醫保資金從‘醫院收入’變成了‘醫院成本’,倒逼醫共體內各醫療機構主動控制不合理治療費用,引導群眾樹立‘能門診就不住院、能吃藥就不打針’的就醫理念,杜絕‘小病大治、過度醫療’。同時,因為到縣域外就醫也將花費縣域內的醫保資金,為有效降低患者向縣域外轉診、轉院的比例,雲縣人民醫院先後建成了卒中、胸痛、危重孕産婦及新生兒、創傷、慢性病診療、介入診療、消化內鏡診療、骨科微創診療等專科中心,危急重症和疑難病症的救治能力得到全面提升,‘龍頭’地位更加鞏固。”
“小病大治控制了,怎樣避免醫療不足、大病小治情況出現?”
對此,雲縣衛生健康局局長龔國亮回應稱,雲縣強化了對各定點醫療機構的醫療服務行為的日常管理和巡查,將參保人滿意度列入考核指標,積極宣傳發動參保人員參與監督,重點整治推諉拒收患者、減少服務內容、降低服務標準、增加個人負擔、虛報服務量等行為。
“2019年1—8月,雲縣醫保基金結余1764萬,各項指標都在預期目標內運轉。”王應森表示,通過醫保資金打包付費改革,在化解醫保資金崩盤危險的同時,讓醫療回歸了本質,醫院公益屬性日益凸顯,推動雲縣醫療機構從“以治病為中心”向“以人民健康為中心”的理念轉變,雲縣人民的就醫獲得感不斷增強。
