母親跨血型捐腎 34歲兒子重獲新生
發佈時間: 2024-07-22 15:31:28 | 來源: 中國網健康 | 責任編輯: 曹洋
“謝謝媽媽給了我第二次生命。”經過10天的治療,7月19日,趙先生的腎臟功能恢復正常,順利出院。日前,中山大學附屬第五醫院(中大五院)泌尿外科手術團隊成功為34歲的尿毒症患者趙先生進行了珠海市首例跨血型親屬捐獻腎移植,腎源來自他的母親。
罹患尿毒症 母親欲捐腎救子
4年前,趙先生因氣短、乏力到醫院檢查,被診斷為尿毒症,並開始規律進行透析治療;但從半年前開始,每次透析後,他的心肺功能依舊很差,勞動能力受到很大影響,生活品質大幅降低。儘快行腎移植手術是他唯一的希望。
“只要他能好好活著,我捐一個腎沒有什麼事的,醫生説了,對以後的生活不會有太大影響。”在聽説親屬活體配型成功也能捐獻腎臟的消息後,趙先生的母親便想捐出一個腎給兒子。
“我寧可自己受苦,也不想這樣做。”趙先生擔心捐腎之後影響母親健康,但母親的態度異常堅定,最終他還是被説服了。
母子血型不匹配 手術能否順利進行
中大五院泌尿外科戴英波主任介紹,患者和家屬除了血型外的所有檢查都合格,趙先生是A型血,而他的母親是B型血,不符合普通的ABO輸血原則。
長期以來,供、受者ABO血型不相容是移植手術的禁忌症,未經免疫脫敏處理的受體在接受不相容血型供腎時,會即刻發生超急性排斥反應,移植物難以存活。
而開展跨血型腎移植,需要採用淋巴細胞清除劑、血漿置換、免疫抑制等措施清除受者體內預存的血型抗體。
泌尿外科賈英斌副主任醫師表示,首先要對他們進行全面檢查,再對趙先生進行“脫敏”處理以清除他體內的血型抗體,達到手術要求後,再把母親健康的腎臟移植到他的體內。
多學科聯合製定診療方案 跨血型腎移植手術順利開展
非常幸運的是,母子配型良好,而接下來的兩個好消息更為腎移植團隊打了一針強心劑。B型血的母親體檢結果顯示健康狀況良好,雙腎解剖及功能狀況良好;A型血的趙先生體內抗-B血型抗體滴度初始就已處於較低水準,無需處理已經滿足了診療指南的要求。

為跨血型腎移植手術順利進行,最大程度減少患者經濟負擔,泌尿外科團隊深入研究了國內外跨血型腎移植的技術進展,並多次組織輸血科、腎內科、心血管病中心、呼吸與危重症醫學科、麻醉科等科室專家進行多學科會診,制定了符合該例B型供腎捐獻給A型受體的免疫脫敏及腎移植診療方案。
7月9日,這場跨血型腎移植手術正式開始。
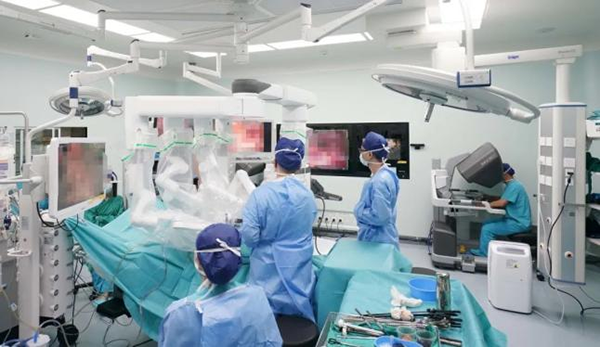
一個手術間內,醫生坐在達芬奇手術機器人控制臺前,嫺熟地通過手指運動控制著機械臂的運轉,高清的3D螢幕真實還原了手術視野。2小時後,供腎獲取手術順利完成。
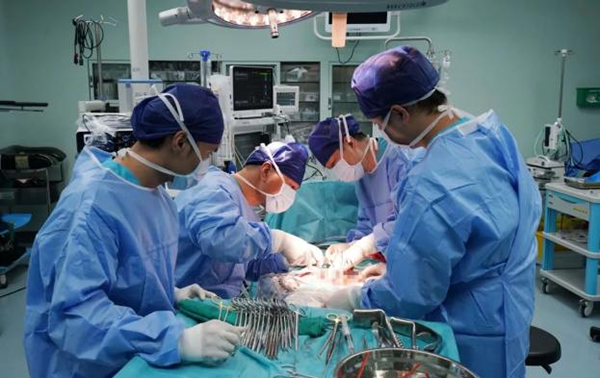
另一個手術間,賈英斌副主任醫師團隊在接到修整完的供腎後,開始按計劃實施腎移植手術。術中,手術團隊將腎臟的動脈、靜脈逐一精細吻合,開放血流,只見腎臟顏色紅潤、飽滿,確定沒有超急性排斥發生後,移植手術順利完成。
術後遇波折及時調整 患者恢復良好順利出院
患者術後的尿量,是衡量腎移植是否成功的標準之一,而趙先生術後1小時依然只有很少的尿量。面對患者的焦慮,賈英斌副主任醫師安慰道:“供腎經歷冷藏、缺血,需要時間來恢復,我們先不要著急。”隨著600ml的尿液噴涌而出,術後3小時,患者終於順利排尿。

術後3天,在患者是否發生急性排斥反應的關鍵節點,他的尿量突然從150ml/時降到15ml/時,排除體液不足及藥物損傷等因素後,腎移植團隊考慮患者為急性排斥反應,再次給予激素抗排斥治療。因及時調整用藥,術後第5天,患者的尿量等指標“重回正軌”。
“我感覺自己真的非常幸運,專業的醫護團隊和偉大的母愛,讓我重獲新生。”趙先生出院時激動地説。

戴英波主任表示,以往,血型不相容被認為是腎移植“禁區”,隨著器官移植技術的進步,跨血型腎移植手術的開展將為更多需要接受移植的尿毒症患者帶來了新希望。
據介紹,親屬活體腎移植是從活體供者獲取一個腎臟移植給受者。在我國,活體器官捐獻必須年滿18周歲,受者限于活體器官捐獻人的配偶、直系血親或者三代以內旁系血親,或有證據證明與活體器官捐獻人存在因幫扶等形成親情關係的人員。
該方式具有患者等待時間縮短;活體供腎熱、冷缺血時間較短,保證了良好的供腎品質;組織相容性好,術後排斥反應發生率低;術後恢復快,治療費用低等優勢。
捐獻一側腎臟是否安全?人體腎臟有較強的代償功能,一般來説單個腎臟已能滿足正常生理需求。研究表明,經過嚴格健康評估的活體捐獻者,捐獻一側腎臟對其中、遠期健康狀況無明顯影響。
(文:許晴晴 張嘉斌 圖:姜鑫)
